– Mancha en viño do Porto: Malformación vascular na pel (principalmente na cara). – Angioma leptomeníngeo: Malformación vascular no cerebro. – Glaucoma: Incremento da tensión ocular producido por unha malformación vascular nos tecidos oculares. Poderíamos dicir, por tanto, que existen tres tipos de SSW: Tipo 1: É o caso máis común dos tres. Este tipo implica a existencia de malformacións vasculares faciais (mancha en viño do Porto) e no cerebro ( leptomeníngeo) e pode implicar glaucoma. Tipo 2: Este tipo supón a existencia de malformación vascular facial e a posibilidade de desenvolvemento de glaucoma, pero sen que existan evidencias de afectación cerebral. Tipo 3: Este tipo de SSW prodúcese cando unicamente preséntase malformación vascular no cerebro sen que exista mancha en viño do Porto nin afectación ocular e por tanto risco de glaucoma. É o caso menos común de todos e o máis complicado de diagnosticar debido á inexistencia de angioma facial que advirta da posible condición. A afectación pode producirse nun só lado da cara e do cerebro (denominándose deste xeito lateral) ou involucrar a ambos os dous lados (bilateral). A existencia só de afectación no ollo non se produce habitualmente de forma illada e no caso de que a afectación sexa tan só facial non se falaría de SSW senón tan só de mancha en viño do Porto (sen maiores consecuencias neurolóxicas e/ou oftalmolóxicas).
DISTINTAS MANIFESTACIÓNS DA SÍNDROME DE STURGE-WEBER
A) Manifestacións neurolóxicas
- Epilepsia
- Outras consecuencias
- Jaquecas
B) Manifestacións cutáneas
- Mancha en viño de Oporto.
C) Problemas maxilofaciales
D) Manifestacións motoras
E) Manifestacións oculares
A) MANIFESTACIÓNS NEUROLÓXICAS
Epilepsia
As crises epilépticas poden iniciarse en calquera momento desde os primeiros días de vida ata a idade adulta. A epilepsia é unha enfermidade crónica que pode controlarse nunha alta porcentaxe dos casos, a condición de que estea ben diagnosticada e reciba o tratamento adecuado. Aproximadamente a metade dos pacientes logran un control completo con medicamentos antiepilépticos estándar e unha proporción significativa dos restantes logra un control parcial, sendo habitualmente necesario probar varios fármacos ou combinalos entre si ata atopar o cóctel máis eficaz. O tratamento antiepiléptico require constantes axustes de doses respecto da idade e o peso. Con todo existe un pequeno número de pacientes nos que non se logra controlar a epilepsia con medicamentos antiepilépticos (epilepsia refractaria). Nestes casos adoita ser recomendable acudir a cirurxía da epilepsia para mellorar o control das crises, mediante resecciones parciais ou hemisferectomía funcional. As crises epilépticas prodúcense por unha descarga eléctrica anormal do cerebro, e adoitan durar uns poucos segundos ou minutos, despois dos cales o cerebro recupera o control e a persoa recupérase e volve á normalidade. Existen diferentes tipos de crises epilépticas, dependendo de en que parte do cerebro orixínese o ataque. Son transitorias, con ou sen diminución de conciencia, con ou sen movementos convulsivos e outras manifestacións clínicas. É importante distinguir entre os diferentes tipos de crises, xa que requiren medicamentos diferentes e teñen diferentes causas e resultados. A identificación do status epiléptico é de suma importancia. Unha crise epiléptica que dure máis de 5 minutos e non ceda coa administración dos medicamentos de rescate require que o paciente acuda de forma inmediata a urxencias. As crises prolongadas poden supoñer dano cerebral con consecuencias de atraso psicomotor. Outras consecuencias neurolóxicas Debido a que o anxioma leptomenínxeo atópase localizado na superficie cerebral, no chamado espazo subaracnoideo, a diversificación de sangue ao longo da malformación xera unha falta de osixeno nos tecidos cerebrais subxacentes, hipoxia, xerando irritabilidad dos tecidos e podendo desencadear deste xeito as crises epilépticas. A calcificación cerebral é o proceso natural da hipoxia crónica cando esta prodúcese durante un período de tempo prolongado. Así mesmo, a hipoxia pode xerar atrofia en certas partes do cerebro. Por que algúns das pacientes co SSW sofren atraso cognitivo? Son varias as causas polas que se podería producir atraso cognitivo no SSW: o angioma, debido á hipoxia, pode afectar o desenvolvemento do cerebro, as crises epilépticas frecuentes e/ou de longa duración afectan o desenvolvemento e as funcións cerebrais. A medicación antiepiléptica pode afectar tamén o funcionamento do cerebro e a súa capacidade de desenvolvemento e así mesmo, o tamaño da lesión podería non deixar suficiente parte do cerebro sen afectar como para que poida funcionar normalmente. Con todo a variabilidade dos casos independentemente do tamaño da zona afectada e a frecuencia de crise fai imposible determinar cal será a evolución cognitiva real dun paciente co SSW, unicamente a súa evolución día a día pode axudar a prever como será a súa proxección.
Jaquecas A jaqueca é o tipo máis frecuente de dor de cabeza. Aproximadamente a metade dos pacientes co SSW quéixanse de dores de cabeza. As dores de cabeza poden producirse xeralmente despois dunha crise epiléptica e outras veces poden deberse ao glaucoma, aínda que tamén os cambios do fluxo sanguíneo e a osixenación poden desencadear dor de cabeza. Estes episodios deben tratarse como noutros casos, con analxésico e antieméticos orais e en ocasións poden precisar de ingreso hospitalario. A hemicrania caracterízase por unha dor de cabeza intenso e persistente, acompañado de sensacións pulsátiles, sensibilidade lumínica, náuseas e vómitos. A presentación aguda de dores de cabeza recorrentes severos debe ser informada inmediatamente á súa neurólogo e no caso de hemicrania recorrente pode ser necesario un tratamento prolongado.
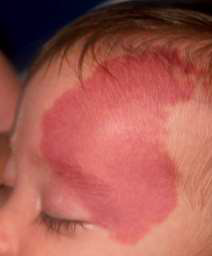
Mancha en viño de Porto
A mancha en viño do Porto é unha mancha capilar de cor rosa profunda. É o primeiro indicador de sospeita de Síndrome de Sturge Weber, aínda que quizais sexa o menos importante dos síntomas a nivel médico. Non debe confundirse con anxiomas de nacemento, os cales tenden a desaparecer de forma espontánea ao longo da infancia, polo que ante a existencia dunha mancha no momento do nacemento esta debe ser avaliada convenientemente polo dermatólogo.
Tres de cada 1.000 nenos nacen cunha mancha en viño do Porto, pero tan só o 8-15% serán diagnosticados coa Síndrome de Sturge Weber (se é que finalmente existe tamén afectación cerebral e/ou risco de glaucoma), especialmente cando se ve involucrada a rama V1 do nervio trigémino afectando á zona da fronte e a pálpebra superior.
Esta marca de nacemento facial tamén chamada Nevus Flammeus débese a un exceso de capilares xusto debaixo da superficie das áreas involucradas. Son suaves, planos, de aspecto rosáceo e preséntanse de diferentes tamaños na cara, pescozo e mesmo corpo. Adoitan crecer de forma proporcional ao crecemento do neno, e cando non se tratan convenientemente poden cambiar de textura ao longo do tempo, podendo engrosarse e tomar cor máis vermella escuro ou violáceo na idade adulta.
C) PROBLEMAS MAXILOFACIALES
Cando o angioma afecta á boca, atopámonos con algúns problemas orais e periodontais. A maioría dos anxiomas orais sitúanse no mesmo lado que o nevus facial.
A manifestación máis común é a hinchazón dos tecidos brandos orais. Outras complicacións orais son o agrandamiento dunha parte do óso da mandíbula (onde se posicionan os dentes), o padal excesivamente arqueado e a mordida aberta. En menor medida, rexistrouse agrandamento dun lado ou diminución do tamaño da mandíbula ao lado oposto á lesión facial. A vascularidade aumentada dos ósos da mandíbula pode producir unha erupción prematura dos dentes permanentes, localizacións inusuais dos dentes, problemas periodontais ou a perda da adherencia dos dentes á mandíbula, producindo a perda prematura das pezas dentais.
Recoméndase unha hixiene oral exhaustiva nos pacientes co SSW para evitar carie, así como visitas periódicas ao dentista.
CONTINÚA NA SEGUINTE ENTRADA "Síndrome de Sturge-Weber (SSW-II)
FONTE: Sturge-Weber.es

Ningún comentario:
Publicar un comentario